Úlceras escrotais reveladoras de tuberculose pulmonar e genito-urinária
Published Web Location
https://doi.org/10.5070/D32bw819smMain Content
Úlceras escrotais reveladoras de tuberculose pulmonar e genito-urinária
Olga Cristina Soares Ferreira MD1,2, Filipa Osório3, Carmen Lisboa1,2, Maria José Silva4, Catarina Eloy5, Maria Emília Paiva5, Filomena Azevedo1
Dermatology Online Journal 17 (8): 10
1. Department of Dermatology and Venereology, Hospital de São João EPE2. Faculty of Medicine of Porto Porto, Porto, Portugal
3. Department of Dermatology and Venereology, Hospital de São João EPE
4. Department of Hematology, Hospital de São João EPE
5. Department of Pathology, Hospital de São João EPE
Abstract
A 76-year-old male patient with an angioimmunoblastic T-cell lymphoma under treatment with fludarabine was referred because of scrotal ulcers, evolving for several months. Respiratory, gastrointestinal, and urinary symptoms were denied. Histopathological examination showed the presence of a chronic inflammatory process with epithelioid granulomas. Ziehl-Neelsen stain was positive for acid-fast bacilli. PCR analysis allowed the identification of a mycobacteria strain belonging to the Mycobaterium tuberculosis complex. Skin biopsy was repeated and culture revealed M. tuberculosis sensitive to traditional tuberculostatic drugs. This bacteria was also isolated in bronchial and urinary specimens. Although no abnormal findings were detected on chest radiography or abdominal ultrasonography, scrotal ultrasound showed areas of nodular thickening in the lower part of the epididymis. The diagnosis of cutaneous, lung, and genitourinary tuberculosis was made and the patient was treated with multidrug therapy (rifampicin 600 mg/day, isoniazid 250 mg/day, pyrazinamide 1500 mg/day, and ethambutol 1200 mg/day for the first 2 months, followed by rifampicin and isoniazid with the same dosages for the subsequent 7 months). Complete resolution of skin lesions was observed after two months of treatment. Diagnosis and treatment modalities are discussed. This case emphasizes the importance of considering tuberculosis in the differential diagnosis of genital ulcer.
Introdução
A tuberculose pode acometer qualquer órgão, embora o pulmão seja o mais frequentemente afectado. Foi declarada emergência global em 1993 devido à sua associação à pandemia da infecção pelo vírus da imunodeficiência humana (VIH) e ao aumento de multirresistência aos tuberculostáticos. Apesar da União Europeia ser incluída na categoria de baixa incidência de tuberculose (inferior a 20 casos por 100000 habitantes-ano), Portugal não está incluído neste grupo, uma vez que apresentou 22 casos por 100000 habitantes em 2010. Contudo, a incidência de tuberculose no nosso país diminuiu para metade na última década [1].
A tuberculose cutânea (TC) é cada vez menos frequente nos países desenvolvidos e ocorre essencialmente em imunodeprimidos, nomeadamente em doentes com infecção VIH ou sob terapêutica imunossupressora [2]. É uma patologia que exibe um grande polimorfismo clínico, pelo que é necessário um alto nível de suspeição clínica para o seu diagnóstico.
Caso clínico
 |  |
| Figure 1 | Figure 2 |
|---|
 |  |
| Figure 3 | Figure 4 |
|---|
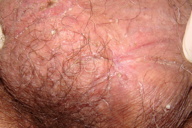 |
| Figure 5 |
|---|
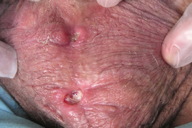
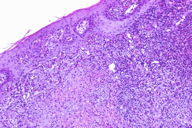
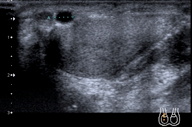
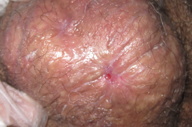
Um doente de 76 anos de idade com linfoma T periférico de tipo angioimunoblásico, em tratamento com fludarabina (PO, 70mg/dia, ciclos de 5 dias), prednisolona (PO, 20 mg/dia), aciclovir (PO, 800mg/dia), cotrimoxazol (PO, 800/160mg, 2ª-4ª-6ª feiras) e varfarina. Foi referenciado à consulta por duas úlceras no escroto com vários meses de evolução. Negava queixas respiratórias, gastro-intestinais ou urinárias. Ao exame objectivo observaram-se duas úlceras de fundo fibrinoso, bordo eritematoso e ligeiramente elevado e indolores à palpação (Figura 1). Efectuou-se biópsia cutânea que evidenciou a presença de processo inflamatório crónico com formação de granulomas epitelióides (Figura 2). A coloração de Ziehl-Neelsen mostrou a presença de bacilos álcool-ácido resistentes. Neste contexto, solicitou-se a realização da reacção em cadeia da polimerase (PCR) para micobactérias, tendo sido identificada estirpe pertencente ao Mycobaterium tuberculosis complex. Após repetição de biópsia cutânea foi identificado M. tuberculosis em cultura sensível aos tuberculostáticos, nomeadamente à isoniazida, estreptomicina, etambutol e rifampicina. Esta bactéria foi ainda isolada nas secreções brônquicas e urina, exibindo o mesmo perfil de susceptibilidade. O RX pulmonar e a ecografia abdominal não evidenciaram alterações relevantes, enquanto que o estudo ultrassonográfico do escroto mostrou a presença de espessamentos nodulares na vertente inferior do epidídimo com cerca de 10,5x9,5 e 8mm (Figura 3). Foram estabelecidos os diagnósticos de tuberculose cutânea, pulmonar e genito-urinária e foi submetido a tratamento tuberculostático durante 9 meses. Durante 2 meses esteve medicado com rifampicina 600mg/dia, isoniazida 250 mg/dia, pirazinamida 1500 mg/dia, etambutol 1200 mg/dia e piridoxina 40 mg/dia. Ao fim de 1 mês de tratamento, verificou-se cicatrização completa da úlcera superior e redução significativa da inferior (Figura 4). A resolução completa das lesões cutâneas foi observada no final do segundo mês de tratamento (Figura 5). Nessa altura, suspendeu pirazinamida e etambutol, mantendo apenas rifampicina e isoniazida durante 7 meses, sem posterior recorrência das lesões.
Discussão
No nosso doente, atendendo à história prévia de linfoma T periférico de tipo angioimunoblástico, a primeira hipótese diagnóstica considerada, perante a observação das úlceras escrotais, foi de atingimento cutâneo pela doença linfoproliferativa. Contudo a presença de granulomas epitelióides e de bacilos álcool-ácido resistentes na histologia, levaram-nos a considerar a hipótese de tuberculose cutânea. A técnica de PCR veio confirmar este diagnóstico; contudo, apesar de ser frequentemente utilizada, a sua interpretação deve ser cautelosa [3], pelo que se realizou nova biópsia para cultura e teste de susceptibilidade aos antimicrobianos. A técnica de PCR tem a vantagem de detectar uma quantidade muito inferior de organismos nas lesões quando em comparação com o esfregaço e o exame de cultura, respectivamente, <10, 5000-10000 e 10-100 bacilos por mm de amostra [4]. Para além disso, permite ainda a obtenção de resultados em 48 horas, enquanto que o exame cultural demora várias semanas, o que constitui uma mais valia para o início mais precoce de tratamento, o que é particularmente desejável nos imunodeprimidos como é o caso do nosso doente [4, 5]. Por outro lado, o exame de cultura tem a vantagem de permitir a identificação da micobactéria e avaliação do perfil de susceptibilidade aos tuberculostáticos. Assim sendo, as diferentes técnicas disponíveis tornam-se complementares na abordagem da tuberculose.
A TC pode ser causada pelo Mycobacterium tuberculosis, M. bovis e em alguns casos pelo bacilo de Calmette-Guérin. É uma patologia que exibe grande polimorfismo clínico, que é determinado pelo modo de transmissão da infecção, assim como pelo estado imunológico do hospedeiro [3].
Na maior parte dos casos, a TC é secundária a infecção endógena pré-existente [3, 6]:
• Lúpus vulgar – é a forma mais frequente de TC e, em regra, surge em indíviduos com imunidade moderada e alto grau de sensibilidade à tuberculina. Pode originar-se por disseminação hematogénica, linfática ou por contiguidade. É uma forma crónica e progressiva, que inicialmente se apresenta como mancha de crescimento lento, mas que progressivamente desenvolve áreas de atrofia e posteriormente de ulceração. Habitualmente manifesta-se na face e pescoço, sob a forma de lesão única.
• Escrofuloderma – também denominada por tuberculose coliquativa, é uma forma subcutânea de tuberculose que habitualmente resulta da progressão cutânea por contiguidade de linfadenite tuberculosa, mas também osteo-articular ou do epidídimo. Manifesta-se como nódulo subcutâneo que evolui com formação de úlcera e fistulização com exsudado purulento ou material caseoso.
• Tuberculose orificial e miliar – constituem formas raras de TC e ocorrem em doentes imunodeprimidos com anergia tuberculínica. São causadas por disseminação a partir de formas graves de tuberculose pulmonar ou de outros órgãos. A forma orificial verifica-se em redor dos oríficios naturais por onde são eliminados os bacilos, sendo mais frequente na mucosa oral, embora também possa ocorrer na peri-anal e, raramente, na genital. Na forma miliar, a disseminação é difusa, com formação de pequenas pápulas, por vezes necróticas.
Mais raramente, a TC é secundária a infecção exógena primária [3, 6]:
• Complexo primário tuberculoso – forma pouco frequente que ocorre em indíviduos sem contacto prévio com M. tuberculosis, mais frequentemente observada em crianças. Caracteriza-se por nódulo eritemato-violáceo e adenite regional que podem ulcerar e cicatrizar lentamente.
• Tuberculose verrucosa – surge em indíviduos com contacto prévio com o bacilo de Koch e manifesta-se como lesão hiperqueratósica.
No nosso doente foram consideradas duas hipóteses: a tuberculose coliquativa e a orificial. A primeira é a mais plausível, sendo que as lesões cutâneas se devem a provável disseminação por contiguidade de doença epididimária [3, 6]. A segunda forma, apesar de ocorrer mais frequentemente em imunodeprimidos, caracteriza-se por lesões de localização na mucosa periorificial e geralmente ocorre por disseminação a partir de formas graves de tuberculose [3].
O tratamento da TC é semelhante ao da tuberculose de outros órgãos, uma vez que as lesões frequentemente representam disseminação hematogénica ou linfática de focos internos de infecção [3, 7]. O tratamento farmacológico é o tratamento de eleição, embora a associação da intervenção cirúrgica deva ser considerada em alguns casos de lúpus vulgar, escrofuloderma e tuberculose verrucosa [3, 7]. Os fármacos de primeira linha são a isoniazida (10mg/kg, max 600mg), rifampicina (5mg/kg, max 300 mg), pirazinamida (20-25mg/kg, max 2g) e etambutol (15-20mg/kg). Enquanto que os de segunda linha incluem a capreomicina, canamicina, etionamida, ácido para-aminossalicílico, ciclosserina, ciprofloxacina, ofloxacina, amicacina e clofazimina. Estes últimos devem ser usados quando se verifica resistência aos de primeira linha e não só apresentam uma menor eficácia terapêutica como maior número de efeitos laterais [7].
O esquema terapêutico da tuberculose envolve duas fases, nomeadamente uma fase inicial intensiva durante 8 semanas com regime antibiótico quádruplo (isoniazida, rifampicina, pirazinamida e etambutol ou estreptomicina) e uma fase de continuação durante 16 semanas com regime duplo (habitualmente rifampicina e isoniazida) [3, 7, 8]. Contudo o tratamento das formas de tuberculose extrapulmonar não tem sido tão extensivamente estudado como o da pulmonar, pelo que muitos autores advogam que a duração habitual do tratamento poderá ser prolongada até aos 9 meses, tal como no nosso doente [8, 9].
A piridoxina na dose de 10 a 25 mg/dia deve ser administrada para prevenir a neuropatia induzida pela isoniazida em doentes com risco de deficiência de vitamina B6, nomeadamente em estados de alcoolismo, mal-nutrição, gravidez, lactação, insuficiência renal crónica, diabetes e infecção VIH [7, 8].
References
1. Direcção Geral de Saúde. www.dgs.pt. Acedido em 23 de Abril de 2011.2. Mittal R, Sudha R, Veeraraghavan M, Murugan S, Adikrishnan S, Krishnakanth M, Shobana S, Anandan S, Pandey S. Disseminated tuberculosis with involvement of prostate--a case report. Indian J Tuberc. 2010;57(1):48-52. [PubMed]
3. Tappeiner G: Tuberculosis and infections with atypical mycobacteria. In: Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffel DJ (eds), Dermatology in General Medicine, 7ª ed, New York, McGraw-Hill, 2008:1768-78.
4. Abdalla CM, de Oliveira ZN, Sotto MN, Leite KR, Canavez FC, de Carvalho CM. Polymerase chain reaction compared to other laboratory findings and to clinical evaluation in the diagnosis of cutaneous tuberculosis and atypical mycobacteria skin infection. Int J Dermatol. 2009;48(1):27-35. [PubMed]
5. Tan SH, Tan BH, Goh CL, Tan KC, Tan MF, Ng WC, Tan WC. Detection of Mycobacterium tuberculosis DNA using polymerase chain reaction in cutaneous tuberculosis and tuberculids. Int J Dermatol. 1999;38(2):122-7. [PubMed]
6. Tuberculose cutânea. In: Guerra Rodrigo E, Marques Gomes M, Mayer-da-Silva A, Filipe PL (eds), Dermatologia-Ficheiro clínico e terapêutico, 3ª ed, Lisboa, Fundação Calouste Gulbenkian, 2010: 957-64
7. Handog EB, Gabriel TG, Pineda RT. Management of cutaneous tuberculosis. Dermatol Ther. 2008;21(3):154-61. [PubMed]
8. Centers for Disease Control and Prevention. Treatment of tuberculosis, 2003. MMWR Recomm Rep. 2003;52:1-77
9. Golden MP, Vikram HR. Extrapulmonary tuberculosis: an overview. Am Fam Physician. 2005;72(9):1761-8. [PubMed]
© 2011 Dermatology Online Journal

